Система раннего выявления нарушений слуха у детей
В настоящее время общепринятой является точка зрения о чрезвычайной важности раннего выявления нарушений слуха у детей.
Хорошо известно, что первые годы жизни ребенка имеют принципиальное значение для развития речи, познавательных и социально-эмоциональных навыков. Это обуславливает важность раннего выявления нарушений слуха. Несвоевременное выявление нарушений слуха у детей первого года жизни ведет к развитию глухонемоты, и как следствие, к их инвалидизации.
Двустороннее сенсоневральное снижение слуха отрицательно влияет на психомоторное и речевое развитие ребенка.
Пластичность мозга ребенка, сензитивный период развития речи и психических функций на этом возрастном этапе определяют большие потенциальные возможности педагогического процесса.
Этим фактором определяется необходимость ранней диагностики и коррекционно-педагогической работы с неслышащими детьми. При этом, хорошо известно, что раннее выявление слуховой патологии, точность диагностики и качественная коррекция позволяют надеяться на благоприятный прогноз. Благодаря своевременно начатой работе (по развитию слухового восприятия и речи), раннему слухопротезированию и созданию речевой среды, дети, даже со значительным снижением слуха, уже к третьему году пользуются речью, хотя и в разной степени.
Несмотря на достижения в области ранней диагностики и реабилитации детей с нарушенной слуховой функцией, значительная часть детей в России выявляется на втором-третьем году жизни в связи с задержкой речевого развития. Это связано, во-первых, с несвоевременным обращением родителей, во-вторых, откладыванием педиатром или лор-врачом аудиологического обследования ребенка, которые считают, что обследование необходимо начинать с 3-4 лет и с этого же времени обучение, в-третьих, с неполным обследованием или его низким уровнем.
Когда же следует обратить внимание на слух малыша? С первых же недель и месяцев жизни. Это очень важно для своевременной работы.
На что надо обратить внимание?
Бесполезно ждать, что новорожденный малыш отреагирует на звук так же, как и взрослый или ребенок 4-5 месяцев, то есть повернет голову в сторону источника звука. Механизм реагирования на звуки формируется постепенно и для каждого возраста он свой.
Еще в утробе матери плод реагирует на звуки. Это выявляется с помощью специальных приборов, которые фиксируют изменения частоты сердцебиения плода в ответ на звуковые сигналы извне. К сожалению, в настоящее время такие обследования не получили широкого распространения.
Видимые же без помощи каких-либо приборов реакции младенца на звуки можно наблюдать со второй-третьей недели жизни, когда у ребенка появляется слуховое сосредоточение. Слуховое сосредоточение – это реакция организма на внешний раздражитель, которая выражается в полном или частичном торможении движений. Наиболее отчетливо реакция проявляется при подаче длительного, достаточно громкого сигнала на недалеком от ребенка расстоянии во время крика. В этом случае через несколько секунд (иногда через 15-20 сек.) можно наблюдать, как ребенок постепенно замирает, перестает двигаться и замолкает, иногда на все время звучания сигнала. Такое торможение возникает на резкий сигнал звучащей игрушки, а позже на голос.
Внимательно наблюдая за ребенком, достаточно рано можно заметить отклонения от нормального хода развития слухового анализатора. Если ребенок не реагирует на резкие звуки, если вовремя не начинает поворачивать головку в сторону источника звука, не следует успокаивать себя тем, что он мило улыбается при общении с близкими, гулит в ответ на «разговор» с ним. При появлении тревожных симптомов следует обращаться к специалистам – врачам-сурдологам по месту жительства или в специализированные научные центры. Специалисты проведут дифференцированную диагностику состояния слуховой функции малыша, назначат необходимое лечение, при необходимости подберут индивидуальные слуховые аппараты, учителя-дефектологи познакомят с методикой реабилитационных занятий с малышом.
В ОДСЦ НПРЦ «Бонум» выпущены рекомендации по организации и проведению аудиологического скрининга новорожденного в Свердловской области (на основании разработанных рекомендаций Научного Центра аудиологии и слухопротезирования Минздрава России под руководством д.м.н. Т.А. Таварткиладзе).
Начиная с родильного дома, отделения патологии новорожденных и выхаживания недоношенных детей педиатр-неонатолог учитывает возможные факторы риска по глухоте и тугоухости.
Такими являются:
- Инфекционные и вирусные заболевания у матери во время беременности (краснуха, грипп, цитомегаловирус, герпес, токсоплазмоз);
- Токсикозы беременности;
- Асфиксия новорожденного;
- Внутричерепная родовая травма;
- Гемолитическая болезнь новорожденных;
- Недоношенность;
- Масса тела при рождении меньше 1500 г.
- Препараты с ототоксическим действием (антибиотики);
- Гестационный возраст более 40 недель;
- Наследственные заболевания родителей или других родственников, сопровождающиеся поражением слухового аппарата.
Осуществить поведенческий скрининг на местах может врач-педиатр, либо логопед, либо медсестра.
Исследование слуха у младенцев до четырех месяцев основано на регистрации безусловно-рефлектрной реакции на звук.
Самыми информативными из них являются:
- Мигание век;
- Реакция вздрагивания всего тела;
- Замирание тела;
- Движение конечностей, разведение рук и ног в стороны;
- Гримаса лица;
- Сосательные движения;
- Пробуждение спящего ребенка;
- Изменение ритма дыхания;
- Широкое открывание глаз.
При наличии хотя бы одного из перечисленных факторов врач-неонатолог в индивидуальной карте новорожденного отмечает: угрожаемый по тугоухости, указывая фактор. Дети старше четырех месяцев способны локализовать источник звука поворотом глаз и головы в сторону источника звука. Реакции имеют скрытый период в несколько секунд.
Методика обследования
Для проведения обследования необходимо подготовиться. Вам понадобятся три баночки из под киндер-сюрприза. На одну треть наполните манной крупой одну баночку, гречей – вторую и горохом – третью. Баночки с крупами передают звуки разной громкости: манка – 30-40 дб., гречка – 50-60 дб., горох – 70-80 дб.
Новорожденного удобно положить на пеленальный столик, ребенка более старшего возраста можно посадить на стол, либо взять на руки взрослого. В процедуре обследования участвует 2 человека. Один – наблюдатель, второй – ассистент. Наблюдатель склоняется над ребенком и пытается привлечь его внимание к своему лицу или яркой игрушке. У детей трех месяцев вызываем «комплекс оживления». В тот момент, когда ребенок смотрит прямо на игрушку, ассистент сзади и сбоку от ребенка на расстоянии 10 см. от каждого уха ребенка начинает трясти баночкой.
Проверяется наличие рефлекторной реакции на звук.
При этом необходимо соблюдать следующие условия:
- Реакции ребенка имеют тенденцию к быстрому угасанию, поэтому, если подавать звуковые сигналы от наиболее громкого к более тихому, то ребенок может не отреагировать на более тихий звук. Чтобы получить достоверные данные о состоянии слуха ребенка, начинать нужно с тихих звуков, сигналы должны идти в следующей последовательности:
- манка;
- гречка;
- горох. - Интервалы между сигналами должны быть не менее 30 секунд (за это время угасает предыдущая реакция).
- При подаче сигналов вы должны быть уверены, что ребенок не видит данную манипуляцию.
- Процедура обследования проводится поочередно на каждое ухо. Задача наблюдателя – увидеть реакцию ребенка на звук (замирание, прислушивание, расширение зрачков, поворот глаз или головы в сторону источника звука).
- Баночку с горохом используют до четырех месяцев, с гречкой после четырех месяцев, с манкой от шести месяцев и старше.
Необходимо помнить, что реакция на звук может быть немного запоздалой, если малыш родился недоношенным, физически ослабленным или с неврологией.
Если малыш старше шести месяцев реагирует на все предложенные стимулы, то можно предположить, что его слух в пределах физиологической нормы.
При подозрении на снижение слуха ребенка необходимо направить на аудиологическое обследование к сурдологу в ОДСЦ НПРЦ «Бонум». При подозрении снижении слуха ребенок берется на диспансерный учет и ему проводятся адекватные реабилитационные мероприятия.
Детальное обследование слуха ребенка.
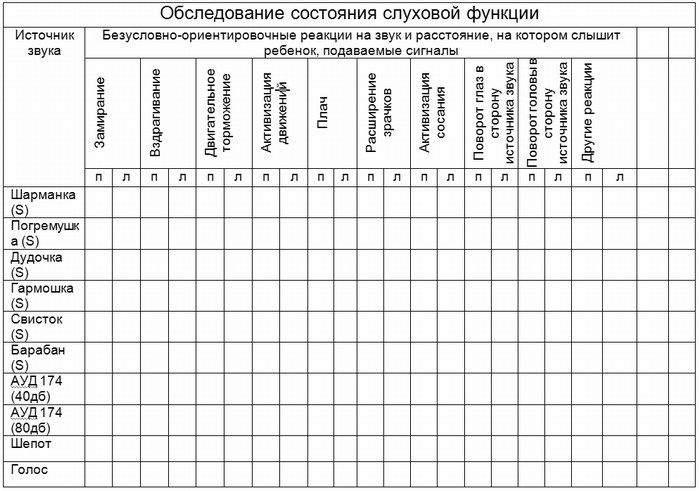
Можно провести более детальное обследование слуха ребенка. В качестве звуковых стимулов используются звучащие игрушки: барабан (низкочастотное звучание – 500 Гц), дудка (среднечастотное звучание – 2500-3000 ГЦ) и погремушка или пищалка (высокочастотное звучание – 5000 Гц). Сигналы подаются в следующей последовательности: погремушка, дудка, барабан. Помимо неречевых звуков мы используем и речевые сигналы типа «па-па-па», «пи-пи-пи», имя ребенка на голос разговорной громкости. Ассистент подает звуковые сигналы, а наблюдатель фиксирует реакцию ребенка на звуки.
Если младенец реагирует на все стимулы на одном и том же расстоянии (максимально доступном для восприятия в этом возрасте), можно предположить, что у него сохранный слух.
Если же у ребенка отсутствует реакция на один или несколько стимулов или же расстояние, при котором появляется реакция на те или иные звуковые стимулы, меньше нормы, то он нуждается в более детальном обследовании у сурдолога.
Неречевые сигналы подаются с максимального расстояния, доступного для каждого возраста, при необходимости (если ребенок не реагирует на данном расстоянии) метраж уменьшаем. Речевые сигналы подаются с минимального расстояния от уха ребенка, увеличивая метраж до нормы.
Нормальная реакция на звук.
|
От 0 до 3 мес. |
От3 до 6 мес. |
От 6 до 12 мес. |
Расстояние, с которого начинают обследование |
1,5 метра у новорожденных, 2-3 метра – у детей 2-3 месяцев. |
3-4 метра. |
4-6 метров, в 12 месяцев – 6 метров. |
Нормальная реакция на звук |
Торможение движений, расширение глазных щелей, мигание век, реакция вздрагивания всего тела, замирание тела, движение конечностей, разведение рук и ног в стороны, гримаса лица, сосательные движения, пробуждение спящего ребенка, изменение ритма дыхания, широкое открывание глаз. |
Активизация или торможение движений, расширение глазных щелей, поворот глаз или головы в сторону источника звука. |
Поворот глаз или головы в сторону источника звука, находящегося сзади, справа, слева. |
В результате такого обследования мы получаем сведения о характере реакций ребенка на неречевые звуки и голос. Мы узнаем:
- звучание каких игрушек и с какого расстояния слышит малыш, локализует ли источник звука и с какого расстояния;
- реагирует ли малыш на голос разговорной или повышенной громкости, с какого расстояния и может ли локализовать этот стимул.
Полученные данные можно занести в таблицу.